- トップ
- 不妊のこと DICTIONARY
- 検査・治療について
検査・治療について
「1日も早く授かりたい!」「今すぐは考えられないけれど、いずれは……」
赤ちゃんを迎えたいタイミングは、それぞれ異なるもの。
妊娠しにくいのかな?と思ったら、早めに産婦人科を受診し、検査を検討しましょう。
避妊することなく通常の性交を行っても1年以上妊娠しない場合は不妊症です。
検査結果によっては、早く治療をはじめたほうがいい場合もあります。
家族の未来を設計するためにも、まずは自分たちの体を知ることから始めましょう。
- 検査・治療について
不妊検査・治療のステップ
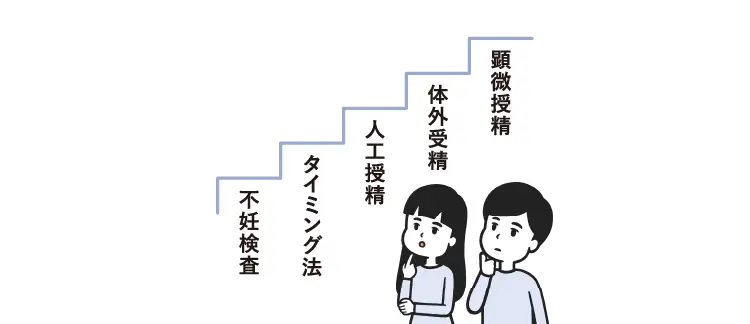
不妊治療にはさまざまな治療法がありますが、どんな選択をする場合でも、検査からスタートするのは共通です。どのくらい急いだほうがいいのか、どんな治療が必要なのか、方針を決めるためにも検査はとても重要です。
検査の結果によって、不妊の原因が判明すれば原因に応じた治療を行います。しかし、検査をしても原因がわからない場合も少なくありません。
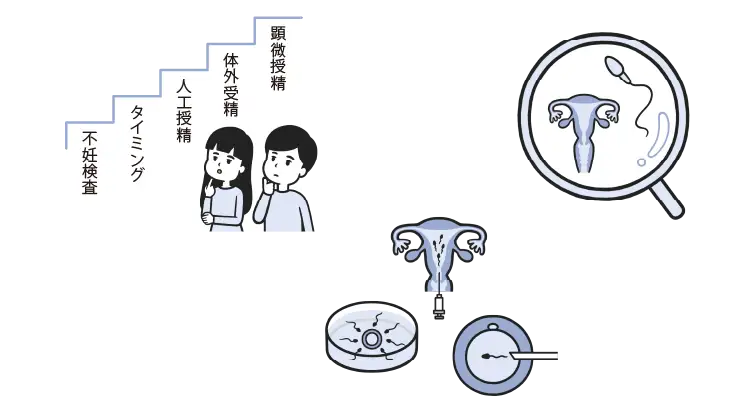
不妊治療は大きく「一般不妊治療」と「生殖補助医療」の2つに分けられます。
不妊治療の流れとして、まずは一般不妊治療を行い、妊娠にいたらない場合に生殖補助医療へステップアップすることが一般的ですが、原因によっては最初から生殖補助医療を行う場合もあります。
一般不妊治療と呼ばれるのは、排卵日を予測して妊娠しやすいタイミングに合わせて性交渉を行う「タイミング法」と精液を子宮の中に注入する「人工授精」です。
一般不妊治療で妊娠しない場合に行われる生殖補助医療には、採取した卵子と精子を体の外で受精させてから受精卵を子宮に戻す「体外受精」と、卵子に受精させる時に顕微鏡下で卵子に直接精子を注入する「顕微授精」があります。顕微授精は体外受精の方法のひとつです。
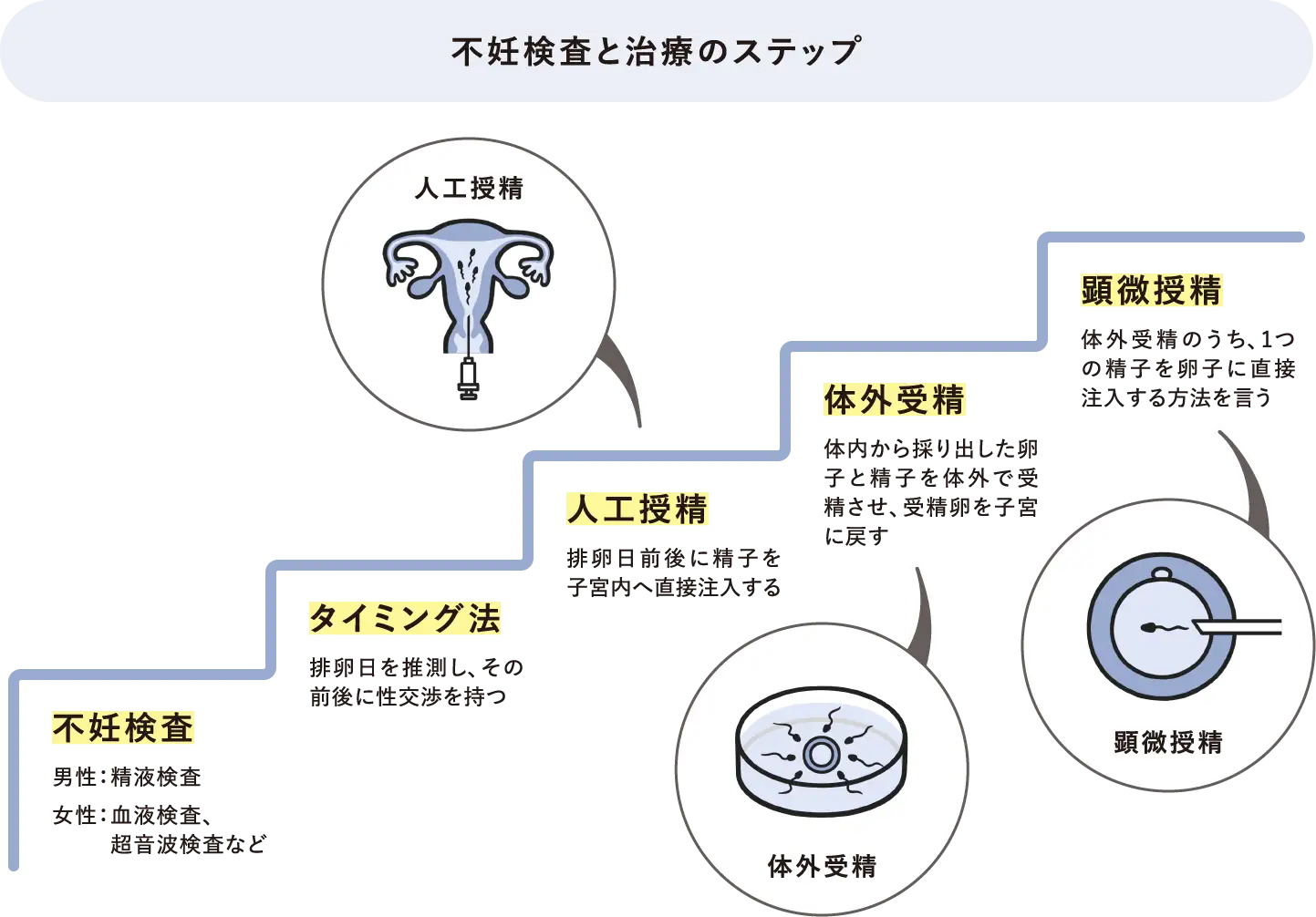
※不妊症の原因等により、ご紹介したステップの順に治療を行わない場合も想定されます。
いずれの治療を選択するうえでも、ファーストステップとなるのは不妊検査です。どんな検査があるのかは「不妊検査について」をご覧ください。
不妊検査について

女性のおもな検査
不妊症の原因は、排卵因子(ホルモン異常などが原因で排卵しない)、卵管因子(卵管の閉塞などが原因で受精できない)、子宮因子(子宮筋腫など子宮が原因の不妊)があり、原因に応じた検査が必要になります。女性の不妊検査は、月経周期にあわせて複数回行われます。また、検査を行っても原因がわからない場合もあります。
- 血液検査
-
血液検査では、妊娠に関係するホルモンの値、糖尿病などの疾患や感染症の有無の確認を行います。
ホルモン検査では、月経周期のそれぞれの時期に卵胞ホルモン(エストロゲン)、卵胞刺激ホルモン(FSH)、黄体化ホルモン(LH)などが分泌されているかを測ります。その他にも甲状腺ホルモンやプロラクチン(PRL)の検査も行われます。
また、抗ミュラー管ホルモン(AMH)というホルモンを検査することもあります。このホルモンは、卵巣に残っている卵子の数を反映すると考えられており、卵巣予備能の目安とされていますが、妊娠のしやすさとは異なることには注意が必要です。 - 経腟超音波検査
-
経腟超音波検査は、細い超音波プローブを腟から挿入し、子宮や卵巣を観察する検査です。子宮筋腫・卵巣のう腫・子宮内膜症などの異常がないかを調べます。卵胞の数や発育具合などを確認するためにも利用されます。
- 子宮卵管造影検査
-
子宮口から子宮内へ造影剤を注入し、造影剤が卵管へ流れる様子をX線で確認する検査です。子宮の形や卵管が詰まっていないかを調べます。
- 子宮鏡検査
-
子宮鏡検査は受精卵(胚)が着床する場所である子宮内腔を直接観察する検査です。超音波検査などで子宮内腔の異常が疑われた場合に、その状況を詳しく調べるために行われます。子宮口から細いカメラを挿入し、子宮内のポリープや子宮筋腫等の疾患の有無、子宮内腔の癒着の有無を確認します。
- 腹腔鏡検査
-
子宮内膜症などの疾患が疑われる場合に行われる検査です。腹部からカメラを入れて、お腹のなかを観察します。子宮・卵巣をはじめとする骨盤内臓器の状態を確認することができ、子宮内膜症や卵管周囲の癒着といった不妊の原因がわかることがあります。
これら一連の検査には通常4、5回の通院が必要です。その後の治療の進め方にも関わるので、検査はしっかり受けておきましょう。
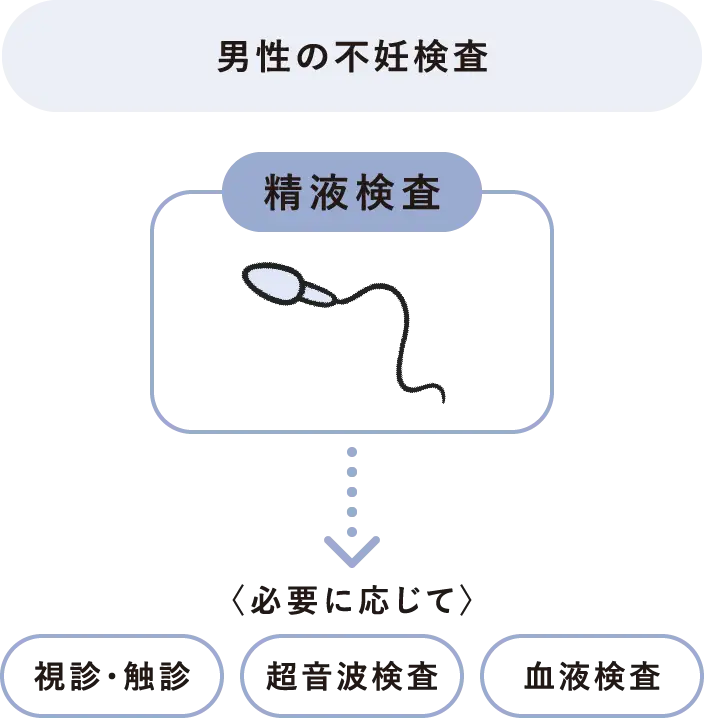
男性のおもな検査
男性の基本検査は精液検査です。精子の状態を調べることが、何より重要になります。
- 精液検査
-
精液をマスターベーションで採取(採精)し、精液量、精子濃度、運動率、運動の質、精子の形態などを検査します。採精の前には、2~7日の禁欲期間(射精しない期間)が必要です。
精液検査の結果は、値のばらつきが大きいので、数値に一喜一憂せず、複数回検査を受けることも大切です。 - 診察・超音波検査・血液検査
-
精液検査のほかにも、必要に応じて、精巣サイズの測定や精索静脈瘤の有無などを確認する視診・触診、陰嚢や精巣等を観察する超音波検査、男性ホルモンなど妊娠に関わるホルモン値を調べる血液検査を行う場合もあります。
不妊に悩むカップルの半数近くは、男性にも原因があるといわれています。治療のスタート時には、夫婦そろって検査を受けることが重要です。
不妊治療について
不妊症の治療は、不妊検査の結果から、原因に応じた適切な治療法を選択して進められます。原因がはっきりしない場合も妊娠に向けて不妊治療を行います。
- 「タイミング法」/一般不妊治療
-
基礎体温表や超音波検査などで排卵日を予測し、排卵日の数日前から性交渉をする方法です。排卵日の1-2日前の妊娠率が高いと言われています。
- 「人工授精」/一般不妊治療
-
マスターベーションなどにより採取した精液を洗浄するとともに精液から運動性の良い精子を取り出します。それを排卵の時期にあわせてカテーテル(細い管)を用いて子宮内に注入する方法です。
精子が卵管にたどり着きやすくなるため、精液中の精子が少ない場合に行われます。また性機能障害により性交ができない場合にも行われます。 - 「体外受精」/生殖補助医療
-
腟から卵巣に針を刺して卵子を取り出し(採卵)、体の外で精子と受精させる方法です。
採卵には、排卵誘発剤で卵巣を刺激し複数の卵胞を育ててから採卵する方法(調節卵巣刺激法)や、自然の周期にあわせて1個の卵胞から採卵をする方法などがあります。
受精卵(胚)は3日から5日ほど培養器で大切に育てられ、子宮内に移植されます(胚移植)。このとき、複数個受精卵ができた場合や着床に適した子宮内膜が期待できない場合には胚の凍結保存が行われます。凍結保存された胚は、融解(解凍)することで、子宮内に移植することができます。 - 「顕微授精」/生殖補助医療
-
体外受精の方法のひとつで、採取した卵子の中に顕微鏡を見ながらひとつの精子を直接注入して受精させる方法です。
通常の体外受精の方法では受精が難しい場合に実施される方法で、精子数が少ない乏精子症の場合や精子の運動能力が低い精子無力症の場合など、男性不妊治療と組み合わせて実施されることも多くあります。 - 「精巣内精子採取術」/生殖補助医療
-
精子が作られても精子の通り道がふさがっている閉塞性の無精子症の場合に、精巣内から精子を採取する方法(精巣内精子採取術)です。採取された精子を用いて顕微授精が行われます。
一般不妊治療では、女性の排卵周期に合わせて月に2日~6日ほどの通院が必要です。
また、体外受精や顕微授精などの生殖補助医療を行う場合は、さらに頻繁な通院が必要となります。